医疗作为关乎国计民生的重要领域,其改革方向一直备受社会各界的关注。多年来,政府一直致力于通过政策化方法解决“看病难”“看病贵”等问题,我国的医疗改革一直在吸取国外的医疗改革经验[1]。其中,公立医院补偿机制的完善被认为是有效配置医疗资源、合理调控医疗费用的重要手段。
在不断的摸索中,2015年国务院办公厅发布了《关于推进分级诊疗制度建设的指导意见》,认为建立分级诊疗制度是合理配置医疗资源、促进基本医疗卫生服务均等化的重要举措,对于促进医药卫生事业长远健康发展、提高人民健康水平、保障和改善民生具有重要意义[2]。2017年4月8日,北京市发布了《北京市医药分开综合改革实施方案》,北京新医改涉及全北京市3 600多家医疗机构,政府、事业单位及国有企业举办的公立医疗机构和解放军、武警部队在京医疗机构均参与了此次改革[3]。此次改革的重点任务一是推进包括DRG在内的医保支付方式改革,包括医事服务费的分层定价和差异化医保报销政策;二是深入推进分级诊疗制度建设,健全现代医院管理制度。
实际上,国内外学者对分层定价、差异化医保和分级诊疗已进行了很多的研究。Adida等[4]研究了按服务付费和基于惩罚的支付方式对于转诊及医疗质量水平的影响,得出结论:基于惩罚的合同在某些情形下能协调到系统最优。Liu等[5]对于双向转诊情况下存在成本分享的不同政府补贴模式进行了探索,认为不论是按服务付费还是按绩效付费,在通过成本共享时都会协调到系统最优。基于Shumsky等[6]对基层医院在分级诊疗中“守门人”角色的研究,Lee等[7]分析了当把基层医院的医疗服务外包给第三方,供应商的结构化选择和医疗机构的运营成本如何影响整个供应链的最优协调策略。Vaithianathan[8]指出,不完全竞争的医疗保险市场价格会影响医疗服务市场需求,在一些情况下帕累托改进是存在的,并且政府干预在医疗保险和医疗服务市场都是有益的。
张银良等[9]通过霍特林模型刻画了公立医院与私立医院并存的双轨制医疗服务市场,并通过庞特里亚金极大值原理给出公立医院的动态策略,认为引入私立医院可以提高市场竞争性、缩短病人等待时间、缓解大医院诊治压力。阎崇钧等[10]研究了在考虑病人选择行为下如何使预约调度系统最优。陈妍等[11]研究了我国医疗转诊系统的服务能力和定价设计问题,用排队论和博弈论论证了政府的医保支付方式可以有效协调转诊。王昱等[12]认为,手术时间具有不确定性,鲁棒优化可以减小这种不确定性对医院收益的影响。刘梅等[13]认为,基层医院与大医院实施双向转诊可以促进我国医疗资源的合理配置。毕芳等[14]分析了双向转诊制度的实施现状及存在的问题,提议建立规范的双向转诊制度。刘军卫等[15]采用问卷调查法对珠海市双向转诊现状进行调查,指出分级诊疗模式的确发挥了一些作用,但仍需拉大基层医院与大医院的医保报销标准,合理调整患者和医院的收益。
上述文献或用模型的方法研究了不同补贴策略在双向转诊情况下是否可以协调到系统最优,或考虑了病人选择、手术时间不确定等因素研究医疗系统调度问题,或用实证方法证实了分级诊疗的有效性及医疗补贴政策的作用。但少有文献对中国医疗目前的探索进行整合研究,即研究基于DRG的医保支付方式,设立分层定价的医事服务费和差异化医保报销政策,考虑病人的非理性选择行为,进一步探索帕累托改进。
本文以北京市医药分开综合改革实施方案为例,分析了以下问题:(1)病人在此改革方案中会如何进行选择?(2)病人收益、医院收益、政府支出在新医改背景下会受到哪些因素影响?发生什么样的变化?(3)是否存在帕累托改进,使得在更多的病人去基层医院就医的同时三方收益均不会降低甚至得到提高?
在医药分开改革的背景下,病人可分为两类——价格不敏感型与价格敏感型,这里的价格指病人在就医时医院的治疗价格,包括医药价格与诊疗价格。两类病人群体具有以下特点:
(1) 价格敏感型病人的价格敏感系数为1,价格不敏感病人的价格敏感系数为k(0<k<1)。
(2) 价格敏感病人群体数量为NH,价格不敏感病人群体数量为NL。
(3) 病人的病情均匀分布在[0,1],即u~U[0,1],u越大,病情越严重。
(4) 病人选择医院进行就医,得到治疗后,以一定概率没有得到治愈,需要重新回到医院再次就诊,这对病人造成了一定的风险。将这种风险定义为风险成本T(u),风险成本与病人的病情严重程度有关,病情越严重,风险成本越高。
本文称价格不敏感型病人为高类型病人,称价格敏感型病人为低类型病人,此设定常见于很多合同理论的文献[16-18]。
该病人群体有两个就医选择——基层医院与大医院。两个医院具有以下特点:
(1) 对于同一病情的病人,大医院的风险成本总是小于基层医院,即TH(u)<TL(u)。
(2) 病情越严重,两个医院风险成本的差距越大,即病人的病情越严重,在大医院就诊被治愈的概率越大。用不等式可表达为TL(u1)-TH(u1)<TL(u2)-TH(u2),u1<u2。更进一步来说,基层医院与大医院的风险成本函数满足![]()
(3) 不论是基层医院还是大医院,病情严重的病人总是比病情轻微的病人风险成本高,即病情严重的病人被治愈的概率低。用不等式可表达为Ti(u1)<Ti(u2),u1<u2,i=H、L。更进一步来说,基层医院与大医院的风险成本函数满足![]()
(4) 不论是基层医院还是大医院,随着病人病情的增加,风险成本逐渐提高,且风险成本的增速更加难以控制,即![]() 更进一步来说,基层医院与大医院的风险成本函数满足0<TH″(u)<TL″(u)。
更进一步来说,基层医院与大医院的风险成本函数满足0<TH″(u)<TL″(u)。
(5) 假设即使是病情最轻的病人也有可能再次复诊,即0<Ti(0),i=H、L;即使是病情最严重的病人也有被治愈的可能,即风险成本不会无穷大,用不等式可表达为![]()
对于所有病情的病人,医院的收费一致,且大医院的收费总是高于基层医院,即pL<pH。同时,政府对于不同医院的补贴率不同:定义政府对于大医院的补贴比例是α,即到大医院就诊的病人需要自付αpH,政府支付(1-α)pH;政府对于基层医院的补贴比例是β,即到基层医院就诊的病人需要自付βpL,政府支付(1-β)pL;且政府对基层医院的补贴力度更大,即β<α。相似地,本文称大医院为高类型医院,称基层医院为低类型医院。
病人的收益U由三个部分构成:
(1) 就医效用。对于病人而言,不论是高类型还是低类型,只要选择接受治疗,就会获得一个正效用V,这个正效用与去基层医院还是大医院就医无关。同时,由于大医院的资源相对于基层医院更难获得、更稀缺,不论高类型还是低类型病人,在获取两个医院的就医资源时,由于旅行成本、等待成本等不同,付出的总成本并不相同,即cL<cH。定义VH=V-cH为病人去高类型医院就医的效用,VL=V-cL为病人去低类型医院就医的效用,且就医效用满足VH<VL。
(2) 付费效用。由于就医时病人需要自付一定比例的费用,这些自付费用会对病人产生负效用,该效用与价格和价格敏感系数有关。由此可定义四个情景:高类型病人选择高类型医院就医(HH),高类型病人选择低类型医院就医(HL),低类型病人选择高类型医院就医(LH),低类型病人选择低类型医院就医(LL)。那么在HH情景下,病人的负效用为kαpH;在HL情景下,病人的负效用为kβpL;在LH情景下,病人的负效用为αpH;在LL情景下,病人的负效用为βpL。
(3) 风险成本Ti(u),i=H、L。在接受治疗之后病人仍有未能治愈的可能,一旦发生复诊,病人就要承担病痛成本、时间成本、旅行成本以及治疗成本,这些成本是病人在就医时需要考虑的风险。
对于医院而言,其收益由两部分构成:
(1) 对于高类型医院而言,政府支出与病人支付的和为pH;对于低类型医院而言,政府支出与病人支付的和为pL。
(2) 相似地,定义四个情景下的病人数量:高类型病人选择高类型医院就医的数量为nHH,高类型病人选择低类型医院就医的数量为nHL,低类型病人选择高类型医院就医的数量为nLH,低类型病人选择低类型医院就医的数量为nLL。已知高类型病人数量为NH,低类型病人数量为NL,则有NH=nHH+nHL和NL=nLH+nLL。此外,定义最终到高类型医院就诊的病人数量为nH=nHH+nLH,最终到低类型医院就诊的病人数量为nL=nHL+nLL。
综上,高类型医院的收益可表达为πH=pHnH,低类型医院的收益可表达为πL=pLnL。
对于政府而言,定义政府支出为Ep,则Ep=(1-α)pHnH+(1-β)pLnL。式中:(1-α)pH为对高类型医院的单笔补贴;nH为到高类型医院就诊的病人数量;(1-β)pL为对低类型医院的单笔补贴;nL为到低类型医院就诊的病人数量。
为了更好地对比分析,首先关注无差异情形,即不实行差异化定价,报销比例为γ(根据实际情况设定β<γ<α),医院收费为p(根据实际情况设定pL<p<pH)。此时,由于医院收费相同、报销比例相同,价格不是病人选择行为的影响因素。
对于高类型病人而言,去高类型医院就医与去低类型医院就医的平衡点uH满足VH-kγp-TH(uH)=VL-kγp-TL(uH),即TL(uH)-TH(uH)=VL-VH。定义函数ΔT(u)=TL(u)-TH(u),由于![]() TL″(u),可以得出ΔT(u)>0,ΔT′(u)>0,ΔT ″(u)>0。故平衡点uH可以用uH=ΔT-1(VL-VH)表示。同理可以得出,对于低类型病人而言,去高类型医院就医与去低类型医院就医的平衡点uL=ΔT-1(VL-VH),与高类型病人的平衡点相等。
TL″(u),可以得出ΔT(u)>0,ΔT′(u)>0,ΔT ″(u)>0。故平衡点uH可以用uH=ΔT-1(VL-VH)表示。同理可以得出,对于低类型病人而言,去高类型医院就医与去低类型医院就医的平衡点uL=ΔT-1(VL-VH),与高类型病人的平衡点相等。
由此,可以得出高类型病人选择高类型医院就医的数量为nHH=(1-uH)NH,高类型病人选择低类型医院就医的数量为nHL=uHNH,低类型病人选择高类型医院就医的数量为nLH=(1-uL)NL,低类型病人选择低类型医院就医的数量为nLL=uLNL。因此,最终到高类型医院就诊的病人数量为nH=(1-uH)NH+(1-uL)NL,最终到低类型医院就诊的病人数量为nL=uHNH+uLNL。
病人群体收益为
U=![]() (VL-kγp-TL(u))NHdu+
(VL-kγp-TL(u))NHdu+
![]() (VH-kγp-TH(u))NHdu+
(VH-kγp-TH(u))NHdu+
![]() (VL-γp-TL(u))NLdu+
(VL-γp-TL(u))NLdu+
![]() (VH-γp-TH(u))NLdu
(VH-γp-TH(u))NLdu
高类型医院的收益πH=pnH,低类型医院的收益πL=pnL。政府支出Ep=(1-γ)pnH+(1-γ)pnL。
在医疗改革的背景下,实行差异化定价时,病人的选择行为及各方收益变化如下。
对于高类型病人而言,去高类型医院就医与去低类型医院就医的平衡点uH满足VH-kαpH-TH(uH)=VL-kβpL-TL(uH),即uH=ΔT-1((VL-VH)+k(αpH-βpL))。对于低类型病人而言,去高类型医院就医与去低类型医院就医的平衡点uL满足VH-αpH-TH(uH)=VL-βpL-TL(uH),即uL=ΔT-1((VL-VH)+(αpH-βpL))。为了更好地研究实际情景且不失一般性,假设(VL-VH)+(αpH-βpL)<TL(1)-TH(1),此假设可以避免病人全部被转移到低类型医院。
由此可以得出,高类型病人选择高类型医院就医的数量为uHH=(1-uH)NH,高类型病人选择低类型医院就医的数量为nHL=uHNH,低类型病人选择高类型医院就医的数量为uLH=(1-uL)NL,低类型病人选择低类型医院就医的数量为nLL=uLNL。因此,定义最终到高类型医院就诊的病人数量为nH=(1-uH)NH+(1-uL)NL,最终到低类型医院就诊的病人数量为nL=uHNH+uLNL。
病人群体收益为
U=![]() (VL-kβpL-TL(u))NHdu+
(VL-kβpL-TL(u))NHdu+
![]() (VH-kαpH-TH(u))NHdu+
(VH-kαpH-TH(u))NHdu+
![]() (VL-βpL-TL(u))NLdu+
(VL-βpL-TL(u))NLdu+
![]() (VH-αpH-TH(u))NLdu
(VH-αpH-TH(u))NLdu
高类型医院的收益πH=pHnH,低类型医院的收益πL=pLnL。政府支出Ep=(1-α)pHnH+(1-β)pLnL。
为了更简洁地表达,用上标0和1分别表示无差异化定价情景(之后称为无差异情景)与差异化定价情景(文章之后称为差异情景)。
在比较两种情景下的病人数量前,首先分析四个关键参数,即高类型病人在无差异与差异情景下的平衡点对比![]() 和低类型病人在无差异与差异情景下的平衡点对比
和低类型病人在无差异与差异情景下的平衡点对比![]() 无差异情景下高类型与低类型病人的平衡点对比
无差异情景下高类型与低类型病人的平衡点对比![]() 和差异情景下高类型与低类型病人的平衡点对比
和差异情景下高类型与低类型病人的平衡点对比![]()
(1)![]() 和
和![]() 分析
分析![]() VH)+k(αpH-βpL))与
VH)+k(αpH-βpL))与![]() 由T′(u)>0、k(αpH-βpL)>0,得到
由T′(u)>0、k(αpH-βpL)>0,得到![]() 类似地,可以得到
类似地,可以得到![]()
(2)![]() 和
和![]() 分析可知
分析可知![]() ΔT-1(VL-VH),又根据T′(u)>0、k<1,则对于
ΔT-1(VL-VH),又根据T′(u)>0、k<1,则对于![]() 有
有![]()
根据上述两个对比,可以得出以下结论:
(1) 在不实施差异化定价时,病人的选择行为仅受高低类型医院的就医效用差异与风险成本的差异影响,定义ΔV=VL-VH,则有![]() 可以看出,当ΔV增加时,
可以看出,当ΔV增加时,![]() 和
和![]() 增加,即当去大医院就诊的旅行成本、等待成本过高时,更多的病人将选择去基层医院就诊;当函数ΔT在u的取值较大的区域值依然比较小时,
增加,即当去大医院就诊的旅行成本、等待成本过高时,更多的病人将选择去基层医院就诊;当函数ΔT在u的取值较大的区域值依然比较小时,![]() 和
和![]() 增加,即当去大医院就诊的风险成本与去基层医院就诊的风险成本差距不大时,更多的病人将选择去基层医院就诊。
增加,即当去大医院就诊的风险成本与去基层医院就诊的风险成本差距不大时,更多的病人将选择去基层医院就诊。
(2) 在实施差异化定价时,病人的选择行为不仅受高低类型医院就医效用差异与风险成本差异的影响,还受高低类型医院病人自付费用与病人价格敏感系数差异的影响,即(αpH-βpL)与1或k的影响。其中,自付费用高低与价格敏感系数的大小使得原先的病情程度属于![]() 的高类型病人选择去基层医院就诊,原先的病情程度属于
的高类型病人选择去基层医院就诊,原先的病情程度属于![]() 的低类型病人选择去基层医院就诊。
的低类型病人选择去基层医院就诊。
(3) 差异化定价使得基层医院拥有了明显的价格优势,但这种价格优势对不同群体的吸引力并不相同。这使得原先相等的平衡点![]() 在差异化定价的情景下拉开距离,于是有
在差异化定价的情景下拉开距离,于是有![]() 这说明有更高比例的价格敏感型病人选择了去基层医院就诊。
这说明有更高比例的价格敏感型病人选择了去基层医院就诊。
(4) 由此,差异化定价使得更多的病人选择去基层医院就医,且价格敏感型的病人比价格不敏感型的病人更有可能选择基层医院。差异化定价策略使得大医院的病人数量减少,而基层医院的病人数量增加。
由上述分析,可以分别用![]() 表示无差异情景下高类型(低类型)病人的平均收益;用
表示无差异情景下高类型(低类型)病人的平均收益;用![]() 表示差异情景下高类型(低类型)病人的平均收益。
表示差异情景下高类型(低类型)病人的平均收益。
定义![]() 为TL(u)的概率分布函数,
为TL(u)的概率分布函数,![]() 为TH(u)的概率分布函数,则两种情景下高低类型病人的收益可被表示为
为TH(u)的概率分布函数,则两种情景下高低类型病人的收益可被表示为
主要关注两种情景下高低类型病人的平均收益的变化,即![]() 和
和![]() 对比高类型的病人在两种情景下的收益是如何变化的。通过等式结构,分析
对比高类型的病人在两种情景下的收益是如何变化的。通过等式结构,分析![]() 定义病人转移
定义病人转移![]() 通过之前的分析可以知道ΔuH>0,且敏感系数越大,高低类型医院的自付成本差(αpH-βpL)越大,ΔuH越大。
通过之前的分析可以知道ΔuH>0,且敏感系数越大,高低类型医院的自付成本差(αpH-βpL)越大,ΔuH越大。
高低类型医院成本曲线如图1所示。两条垂线分别代表高类型病人在无差异情景下的平衡点![]() 和高类型病人在差异情景下的平衡点
和高类型病人在差异情景下的平衡点![]() 可知在无差异情形下,高类型病人的收益是面积A+B+C+D;而在差异情景下,高类型病人的收益是面积A+B+C+E+D,而ΔuH是面积SD在横轴上的投影。
可知在无差异情形下,高类型病人的收益是面积A+B+C+D;而在差异情景下,高类型病人的收益是面积A+B+C+E+D,而ΔuH是面积SD在横轴上的投影。
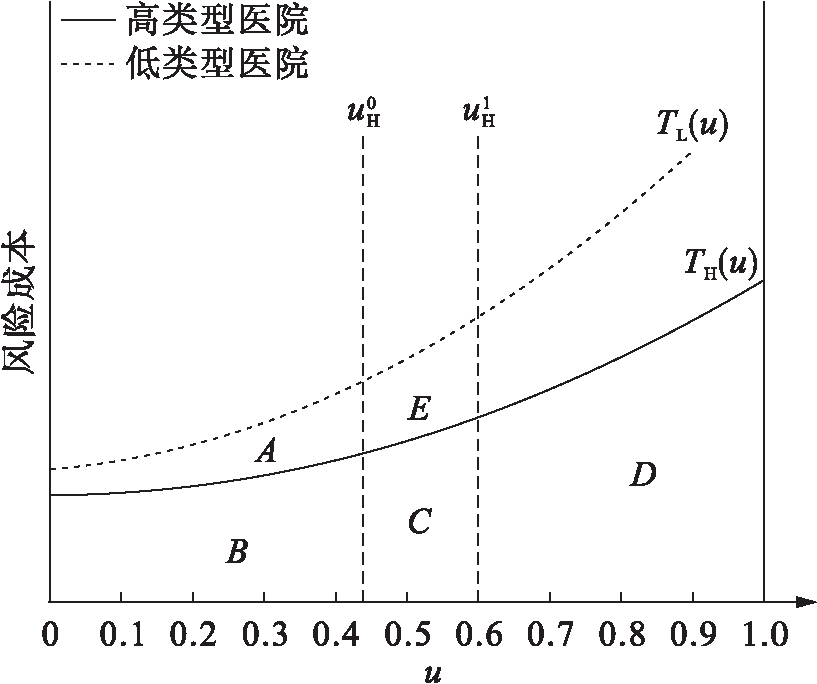
图1 高低类型医院风险成本
由此可知,当更多的病人(即![]() 部分的高类型病人)从高类型医院转移到低类型医院时,势必会造成病人总体风险成本的上升,上升程度取决于病人转移ΔuH以及高低类型医院的风险成本函数TH(u)、TL(u)在
部分的高类型病人)从高类型医院转移到低类型医院时,势必会造成病人总体风险成本的上升,上升程度取决于病人转移ΔuH以及高低类型医院的风险成本函数TH(u)、TL(u)在![]() 内的差异大小。
内的差异大小。
高类型病人群体就医成本构成如图2所示。分析![]() 的正项,如图2a所示,阴影部分为无差异情景下病人的平均就医效用
的正项,如图2a所示,阴影部分为无差异情景下病人的平均就医效用![]() 自付效用,图2b的阴影部分为差异情景下病人的平均就医效用
自付效用,图2b的阴影部分为差异情景下病人的平均就医效用![]() 自付效用,图2c则展示了从无差异情景到差异情景病人的正项部分的增长与减少。
自付效用,图2c则展示了从无差异情景到差异情景病人的正项部分的增长与减少。
由图2c可以看出,当S1>S2时,病人总体就医效用为正。相似地,在对比![]() 时可以得出相似的结论,在此不赘述。
时可以得出相似的结论,在此不赘述。
根据上述对比,可以得出以下结论,即不论高低类型病人:
(1) 在差价情景下总是要承受更多的风险成本。这是由于高低类型医院的价格差拉大,导致更多的病人从高类型医院转移至低类型医院,而低类型医院的风险成本总是高于高类型医院。
(2) 当S1-S2-SD>0时,病人的总体收益在差异情景下增加。这个结论说明,通过调整价格及补贴率——向下调整α与pH、β和pL,不论对于高类型病人还是低类型病人,病人群体平均收益都会提升。

图2 高类型病人群体就医成本构成
分析高低类型医院的收益都受哪些因素影响。根据上述分析,可以分别用![]() 表示无差价情景下高类型(低类型)医院的收益;用
表示无差价情景下高类型(低类型)医院的收益;用![]() 表示差价情景下高类型(低类型)医院的收益。并且
表示差价情景下高类型(低类型)医院的收益。并且
关注两种情景下高低类型医院的收益变化,即高类型医院在无差异与差异情景下的收益对比![]() 和低类型医院在无差异与差异情景下的收益对比
和低类型医院在无差异与差异情景下的收益对比![]()
(1)![]() 通过分析等式结构,可得到
通过分析等式结构,可得到![]() 通过向上调整pH,高类型医院可以在差价情景下依然获得不低于无差异情景的收益。
通过向上调整pH,高类型医院可以在差价情景下依然获得不低于无差异情景的收益。
(2)![]() 通过分析等式结构,可以发现
通过分析等式结构,可以发现![]() 通过确定一个不太低的pL,低类型医院可以在差价情景下依然获得不低于无差异情景的收益。
通过确定一个不太低的pL,低类型医院可以在差价情景下依然获得不低于无差异情景的收益。
分析两种情景下政府的支出情况,可以得到在无差异情景下政府支出为![]() 在差异情景下政府支出为
在差异情景下政府支出为![]()
通过之前的分析可知,![]() 因此通过向上调整pH和β,向下调整pL和α,在差异情景下的政府支出依然可以不超过无差异情景下的政府支出。
因此通过向上调整pH和β,向下调整pL和α,在差异情景下的政府支出依然可以不超过无差异情景下的政府支出。
在以上分析基础上,本文旨在探索政府如何在医药分开改革和DRGs的趋势下,作为市场的调节力量来实现帕累托改进。政府可以在四个关键参数上进行调整,即大医院的定价pH,对大医院的补贴率α,基层医院的定价pL和对基层医院的补贴率β。那么,通过这几个参数的调整,如何探索一条帕累托改进的方向?参考Ahmed[19]的方法,先确认几个约束条件,即
(1) (VL-VH)+(αpH-βpL)<TL(1)-TH(1),此约束可以保证避免在任何情景下任何类型病人全部转移到低类型医院。
(2) 0<β<γ<α<1,0<pL<p<pH,此约束保证政府定价策略是符合实际情况的。
(3)![]()
![]()
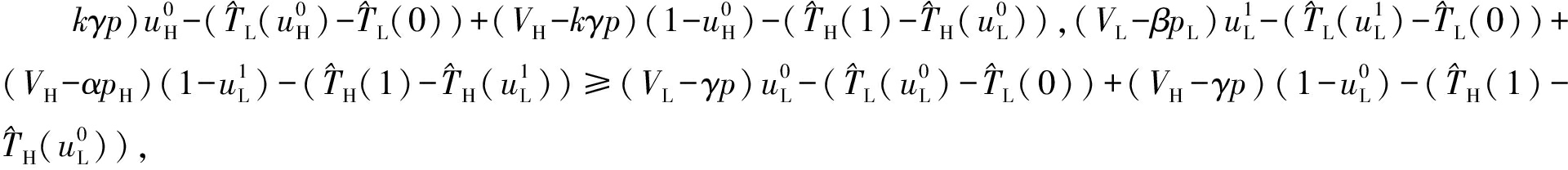 这两个约束保证了病人的收益不减。
这两个约束保证了病人的收益不减。
(4)![]()
![]()
![]() 这两个约束保证了医院收益不减。
这两个约束保证了医院收益不减。
(5)![]()
![]() 此约束保证了差异情景下的政府支出不会超过无差异情景下的支出。
此约束保证了差异情景下的政府支出不会超过无差异情景下的支出。
如果帕累托改进存在,那么在上述区域里的任何搜索都可能会是一个可行解。基于上述讨论,提出以下算法来找到可行解:
步骤1 定义初始解![]()
步骤2 如果![]() 停止,最优解为
停止,最优解为![]() 否则,跳转步骤3。
否则,跳转步骤3。
步骤3 用任何的线搜索算法,找到新的方向并且验证是否满足![]() 若满足,则停止,最优解为新方向,否则跳转到步骤2。
若满足,则停止,最优解为新方向,否则跳转到步骤2。
本文以北京医药分开综合改革实施方案为例,研究了基于DRG的医保支付方式、设立分层定价的医事服务费和差异化医保报销政策,考虑价格敏感型病人与价格不敏感型病人的非理性选择行为,进一步探索帕累托改进的可能性。以下将本文主要结论与政府在医药分开综合改革一周年新闻发布会[20]上公布的数据进行对应阐述:
(1) 不论是价格敏感型病人还是价格不敏感型病人,在新医改下,都会有部分病人转移到基层医院就医。这与国务院公开数据“改革一年来,三级医院门急诊诊疗人次较上一年减少11.9%,一级医院及基层医疗卫生机构门急诊诊疗人次增长了16.1%,患者选择专家看病更加理性,有限的专家名医资源能更好地服务于危重急难患者,并延长了医患沟通交流时间”保持一致。由此可以看出,在分级诊疗的背景下,差异化定价策略有利于进一步对病人进行分流,促进分级诊疗,提高全社会的医疗资源配置效率。
(2) 新医改情形下的病人、医院的收益受到报销政策影响较大;适当调整价格和补偿比例,可以有效调整病人的整体收益。这与政府的决策“改革以来,将符合规定的435项医疗服务项目全部纳入医保报销范围;打通社区医院和大医院医保药品报销范围差异”一致。由此可以看出,全方面实施差异化定价政策,让基层医院与大医院的医保报销范围一致,才能更好地发挥差异化定价的优势,使病人的收益发生变化,促使病人群体向基层医院流动;提高大医院的收费标准以弥补病人数量减少带来的损失,降低基层医院的收费标准但提高基层医院的就医人次;尽量保证医院在医改中的收益不受到大的影响;政府提高对基层医院的报销比例,降低对大医院的报销比例,使医疗开支控制在一定范围内。
(3) 本文探索了在新医改背景下如何探索帕累托改进的方法,即用算法对更优的改进进行搜索。探索帕累托改进的路径,即让病人的整体收益不减少、医院的收益不减少、政府的支出可控制。由上述分析可看出,帕累托改进在差异化定价的策略下是可能存在的。通过价格这一杠杆对病人行为进行调节,从根本上去分配医疗资源,让病人在基层医院与大医院之间流动起来,大大促进分级诊疗效果的同时,不减少医院的收益,不增加过多的医疗开支,进而达到帕累托改进。
目前根据国家统计局的调查,91.7%的患者支持医药分开综合改革,82.2%的患者认为改革政策有利于分级诊疗,83.8%的患者对医疗收费持肯定态度,90%以上的患者满意就医状况。差异化定价推动下的分级诊疗将继续推动其任务,进一步完善公立医疗机构的补偿机制,健全现代医院管理制度,提高患者就医体验,调整医疗资源配置,控制政府医疗支出,努力实现卫生健康事业高质量发展。
[1] US Department of Health and Human Services.Report to congress:national strategy for quality improvement in health care [R].Washington D C,2011:412-421.
[2] 国务院办公厅.国务院办公厅关于推进分级诊疗制度建设的指导意见 [EB/OL].[2015-09-11].http://www.gov.cn/zhengce/content/2015-09/11/content10158.htm.
[3] 北京市人民政府.医药分开综合改革实施方案 [EB/OL].[2017-03-23].http://zhengce.bei-jing.gov.cn/zhengce/451/2881/2891/1253591/154581/index.html.
[4] Adida E,Bravo F.Contracts for healthcare referral services:coordination via outcome based penalty contracts [J].Management Science,2018(2):222-225.
[5] Liu X,Cai X,Zhao R,et al.Mutual referral policy for coordinating health care systems of different scales [J].International Journal of Production Research,2015,53(24):7411-7433.
[6] Shumsky R A,Pinker E J.Gatekeepers and referrals in services [J].Management Science,2003,49(7):839-856.
[7] Lee H H,Pinker E J,Shumsky R A.Outsourcing a two-level service process [J].Management Science,2012,58(8):1569-1584.
[8] Vaithianathan R.Health insurance and imperfect competition in the health care market [J].Journal of health economics,2006,25(6):1193-1202.
[9] 张银良,李桐.基于患者选择行为的医疗服务市场动态决策 [J].沈阳工业大学学报 (社会科学版),2017,10(6):535-541.
[10] 阎崇钧,唐加福,姜博文,等.考虑患者选择和公平性的序列预约调度方法 [J].系统工程学报,2014,29(1):104-112.
[11] 陈妍,周文慧,华中生,等.面向延时敏感患者的转诊系统定价与能力规划 [J].管理科学学报,2015,18(4):73-83.
[12] 王昱,唐加福.医院手术调度问题的两阶段鲁棒优化方法研究 [J].系统工程学报,2016,31(4):431-440.
[13] 刘梅,陈金华,彭晓明.社区卫生服务机构与医院实施双向转诊的意义及建议 [J].中国全科医学,2004,7(1):38-39.
[14] 毕芳,孙向军,任苒.双向转诊制度实施中的问题与对策 [J].中国初级卫生保健,2011,25(4):9-12.
[15] 刘军卫,唐本雄,梅文华,等.关于建立契约型新型双向转诊模式的初步研究 [J].现代预防医学,2009,36(6):1079-1083.
[16] Myerson R B.Incentive compatibility and the bargaining problem [J].Journal of the Econometric Society,1979,47(1):61-73.
[17] Grossman S J,Hart O D.An analysis of the principal-agent problem [J].Journal of the Econometric Society,1983(6):7-45.
[18] Zweifel P,Manning W G.Moral hazard and consumer incentives in health care [J].Handbook of Health Economics Elsevier,2000(1):409-459.
[19] Ahmed M T,Kwon C.Optimal contract-sizing in online display advertising for publishers with regret considerations [J].Omega,2014,42(1):201-212.
[20] 国务院新闻办公室.“北京市医药分开综合改革一周年”新闻发布会 [EB/OL].[2018-04-20].http://www.scio.gov.cn/xwfbh/gssxwfbh/xwfbh/beijing/Document/1627955/1627955.htm.